Endometrioza
 Endometrioza to inaczej zewnętrzna gruczolistość macicy. Polega na powstawaniu małych, owalnych, torbielkowatych guzełków z komórek błony śluzowej wyściełającej macicę (endometrium). Charakterystyczną cechą tych guzków są niewielkie, odbarwione blizny.
Endometrioza to inaczej zewnętrzna gruczolistość macicy. Polega na powstawaniu małych, owalnych, torbielkowatych guzełków z komórek błony śluzowej wyściełającej macicę (endometrium). Charakterystyczną cechą tych guzków są niewielkie, odbarwione blizny.
Zmiany te tworzą się w różnych miejscach i narządach, nie tylko rodnych. Komórki błony śluzowej macicy mogą bowiem zawędrować do wielu narządów: jajników, jajowodów, na tylną czy przednią ścianę macicy, a nawet do wyrostka robaczkowego.
Zewnętrzna gruczolistość śródmaciczna polega na obecności błony śluzowej macicy poza jamą macicy. Najczęściej obejmuje powierzchnię otrzewnej narządów i może powodować bóle w podbrzuszu, niepłodność i nieprawidłowe krwawienia z dróg rodnych.
U 10% chorych ogniska endometriozy występują poza narządem rodnym. Można je zaliczyć do ognisk przerzutowych, ale – na szczęście – rzadko ulegają zezłośliwieniu.
Ogniska tej choroby mogą reagować cyklicznie na zmiany poziomu hormonów podczas cyklu miesiączkowego. Dzieje się tak dlatego, że wszystkie pozamaciczne ogniska gruczolistości funkcjonują jak miniaturowe macice, co powoduje, że podczas miesiączki dochodzi w nich do krwawienia.
Przyczyny endometriozy
Są właściwie nieznane. Istnieje jednak kilka teorii, z których najczęściej wymieniane są trzy:
- metaplastyczna (następują nieprawidłowe zmiany czynności i struktury komórek, które są odmienne od macierzystych),
- przerzuty limfogenne (następujące drogą naczyń chłonnych – limfatycznych).
- implantacja (przypuszcza się, że przyczyną jest wszczepienie i zagnieżdżenie się komórek endometrium – do ich rozsiania poza macicą może także dojść np. podczas ginekologicznego zabiegu operacyjnego),
Postacie i rozwój endometriozy tłumaczy także teoria immunologiczna, według której zmiany chorobowe następują w wyniku upośledzenia odporności oraz reakcji organizmu pacjentki na bodźce antygenowe endometrium, głównie trofoblastu.
Objawy endometriozy
Objawem endometriozy są bóle w okolicy podbrzusza pojawiające się w okresie przedmiesiączkowym i podczas miesiączki. Mają one miejsce na kilka dni (nawet do tygodnia) przed spodziewaną menstruacją i nasilają się aż do ustąpienia krwawienia.
Bolesne miesiączkowanie jest tym dotkliwsze, im bardziej zaawansowany proces chorobowy. Ból, który jest następstwem miejscowego krwawienia i rozciągania tkanek (przy ogniskach pozamacicznych), powoduje uczucie jakby rozdzierania, może się pojawiać w okolicy biodra, pachwiny lub promieniować do odbytnicy i zależy od umiejscowienia ognisk gruczolistości.
Bóle podczas stosunków płciowych sugerują gruczolistość w obrębie jajników i zagłębienia odbytniczo – macicznego. Bóle podczas oddawania stolca mogą być objawem gruczolistości w ścianie jelita grubego lub w polu przegrody odbytniczo – pochwowej. Warto jednak dodać, że ok. 1% pacjentek nie skarży się na żadne dolegliwości bólowe.
Gruczolistość jajników może się także objawiać obfitymi i często występującymi krwawieniami menstruacyjnymi. Krwawienia z odbytu lub pęcherza moczowego występujące jednocześnie z menstruacją są charakterystycznym objawem gruczolistości również tych narządów.
Podczas zaawansowanych stopni endometriozy tworzą się twarde, włókniste zrosty, które powodują zniekształcenia narządów objętych chorobą. Macica staje się nieruchoma w tyłozgięciu, a zagłębienie odbytniczo-maciczne całkowicie zarasta. W obrębie jajników pojawiają sie smołowate torbiele o różnej wielkości (niektóre dochodzą do średnicy ok. 10 centymetrów!) wypełnione gęstą, ciągnącą się treścią w brązowym kolorze. Jest to pozostałość dawnych wylewów krwi, która w okresie menstruacji nie miała gdzie odpłynąć.
Jeżeli kobiecie chorującej na endometriozę uda się zajść w ciążę, objawy tej choroby w większości przypadków ustępują podczas ciąży. Po urodzeniu dziecka często dochodzi do samoistnego wyleczenia oraz do martwicy i rozpadu ognisk gruczolistości. Po menopauzie rozwój i aktywność ognisk endometriozy zostają zahamowane, ale pod warunkiem, że w tym czasie nie stosowano leczenia dużymi dawkami estrogenów.
Metody leczenia endometriozy
Wybór metody leczenia zależy od stopnia zaawansowania choroby, wieku pacjentki i jej chęci urodzenia dziecka.
Ciąża lub zastosowanie odpowiedniej terapii hormonalnej mogą zahamować rozsiew endometriozy pod warunkiem, że u danej pacjentki sztucznie, za pomocą terapii hormonalnej na co najmniej 6 miesięcy, zostanie wstrzymana menstruacja. Kobiety, u których istnieje podejrzenie niewielkich ognisk gruczolistości, powinny regularnie co 6 miesięcy poddawać się badaniu ginekologicznemu aż do okresu menopauzy albo potwierdzenia lub wykluczenia endometriozy.
Endometriozę leczy się dwiema metodami: zachowawczą (za pomocą terapii hormonalnej) lub chirurgiczną. Od chwili wyprodukowania danazolu (leku syntetycznego będącego steroidem), który jest słabo działającym androgenem hamującym owulację, wyniki leczenia gruczolistości znacznie się poprawiły (skuteczność leczenia przy niepłodności, której przyczyną jest endometrioza, wynosi 30%). Lek ten jednak może mieć nieprzyjemne skutki uboczne: zatrzymywanie wody w organizmie, tycie, nasilenie trądziku, zmniejszenie libido, zmęczenie, zaburzony wzrost i przebarwienia włosów.
Jeszcze niedawno powszechnie stosowano metodę wywołującą „sztuczną ciążę”, podając pacjentce gestageny, czyli hormony. Optymalny skutek leczenia uzyskiwano wówczas po upływie dłuższego czasu (6 – 9 miesięcy). Dzisiaj metodę tę wykorzystuje się rzadziej.
Jeżeli leczenie zachowawcze jest nieskuteczne, pozostaje zabieg operacyjny. U młodych kobiet (do 35. roku życia) pragnących mieć dzieci operacja z reguły jest nieunikniona, gdyż konieczne jest m.in. usunięcie zrostów, aby kobieta mogła zajść w ciążę. Zabieg przeprowadza się w taki sposób, aby nie upośledzał płodności (niestety, po operacji w ciążę zachodzi tylko ok. 30% pacjentek). Po operacji najczęściej niezbędne jest kontynuowanie leczenia farmakologicznego, aby zapobiec nawrotowi i postępowi endometriozy.
Jeżeli zmiany są rozległe, zabieg jest konieczny. Gdy pacjentkę leczy się wcześniej zachowawczo, operacja może być mniej rozległa, ale z reguły szanse na uratowanie narządu rodnego są niewielkie.
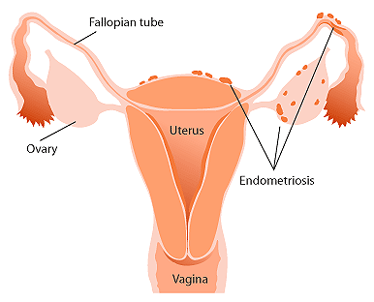 Niepłodność
Niepłodność
Skutkiem endometriozy jajowodów i jajników jest często niepłodność (schorzenie to występuje u 50 – 70% niepłodnych kobiet).
Zanim choroba się rozwinie
Kobietom pragnącym mieć dzieci, u których stwierdzono endometriozę (stopień I, II), zaleca się jak najszybsze zajście w ciążę, zanim choroba się rozwinie.
Stopnie choroby
Wraz z rozwojem endometriozy narastają zmiany w organizmie. Lekarze wyróżniają cztery stopnie zaawansowania choroby:
- Stopień I – zmiany są mniejsze niż 5 mm. W jajowodach i jajnikach występują nieunaczynione zrosty i wolne strzępki jajowodów.
- Stopień II – początkowo ogniska choroby są mniejsze niż 5 mm. W jajowodach obserwuje się nieunaczynione zrosty i wolne strzępki jajowodów, a w jajnikach torbiele mniejsze lub większe niż 5 mm (niekiedy dochodzi do ich pęknięcia). Z czasem między tzw. szerokimi więzadłami a jajnikami pojawiają się zrosty. W jajowodach powstają również mocne zrosty, niemożliwe do usunięcia drogą endoskopii i wolne strzępki jajowodów. W jajnikach występują zrosty z więzadłem szerokim oraz zmiany o średnicy większej niż 5 mm. W zagłębieniu odbytniczo-macicznym obserwuje się liczne ogniska endometriozy.
- Stopień III – więzadła szerokie są w zrostach z jajnikami lub jajowodami. Zrosty występują także w strzępkach jajowodów. W zrostach jajników brak lub obecne ogniska endometriozy. W zagłębieniu odbytniczo-macicznym liczne zmiany chorobowe.
- Stopień IV – macica jest nieruchoma, przyrośnięta w tyłozgięciu i wypełniona przez przyrośnięte jelito lub przemieszczona ku tyłowi. Jelita są w zrostach z otrzewną zagłębienia odbytniczo-macicznego, więzadeł odbytniczo – macicznych lub trzonu macicy. Wyrostek robaczkowy objęty procesem chorobowym. W pęcherzu moczowym są obecne ogniska endometriozy.